Chị Y. từng được cho biết em bé trong bụng không có khả năng cứu sống. Tuy nhiên, người mẹ trẻ vẫn tìm kiếm thông tin chữa trị, mong bằng mọi cách có thể giữ con.
6 năm trên hành trình tìm con, chị Nguyễn Thị Y. (SN 1991, trú tại Yên Bái) trải qua 1 lần mang song thai IVF nhưng bị sảy. Không bỏ cuộc, chị Y. đặt hết hy vọng ở lần thực hiện IVF tiếp theo.
Tới tuần thai thứ 8, bác sĩ phát hiện một trong hai thai của chị bị lưu. Tuần 22 tới khám, em bé còn lại vẫn phát triển bình thường. Tuy nhiên sau đó một ngày, chị cảm nhận thai nhi ít đạp. Siêu âm chỉ ra thai nhi đã cạn ối.
Tại một bệnh viện, sau khi hội chẩn, chị Y. được khuyên về nhà theo dõi vì không tìm thấy vết rỉ ối, không có khả năng cứu em bé. Người mẹ trẻ vẫn tìm kiếm thông tin chữa trị, mong bằng mọi cách có thể giữ con.
Lần này, chị tìm đến Bệnh viện Phụ Sản Hà Nội, xin thực hiện kỹ thuật can thiệp bào thai, truyền ối.
BS CKI. Nguyen Thi Sim – Phó Giám đốc Trung tâm Sàng lọc, Chẩn đoán trước sinh & sơ sinh, Bệnh viện Phụ Sản Hà Nội cho biết, qua thăm khám, bác sĩ phát hiện thai nhi đang ở tuần 23 đã cạn sạch ối, siêu âm doppler thấy dòng m.áu trong động mạch rốn đảo ngược, không còn khả năng nuôi thai.
Ngay lập tức, sản phụ được chỉ định truyền ối. Ekip thuc hien đung đau la PGS. TS. BS. Nguyen Duy Anh – Giam đoc Benh vien Phu San Ha Noi va BS CKI. Nguyen Thi Sim.
Ca phau thuat dien ra thanh cong. Sau phau thuat, tinh trang suc khoe chi Y. hoan toan on đinh, được tiếp tục theo dõi tại viện trong 2 tuần.
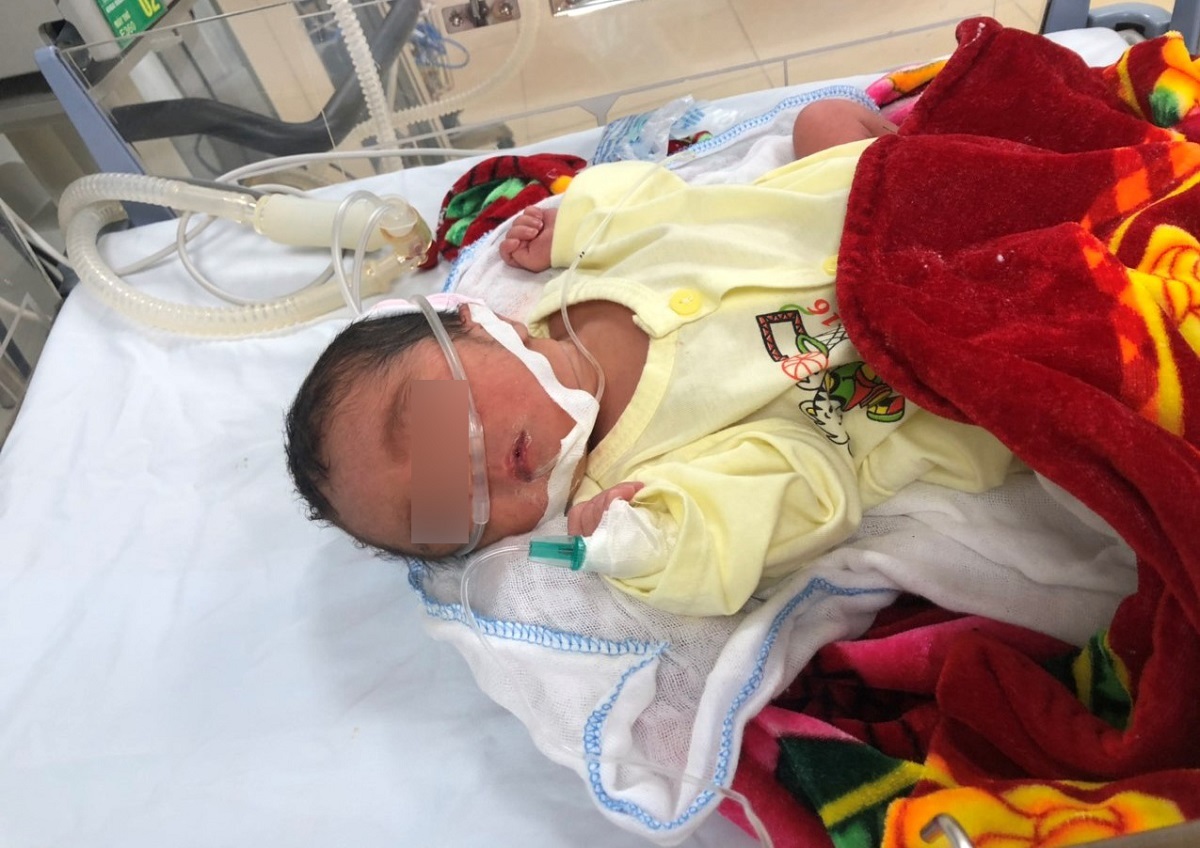
B.é g.ái chào đời khỏe mạnh, nặng 2,2kg là niềm hạnh phúc lớn với gia đình chị Y. – Ảnh: BVCC
Các bác sĩ thăm khám hàng ngày, chỉ định thuốc điều trị và tư vấn các vấn đề dinh dưỡng cho sản phụ. Sau xuất viện, chị tai kham 1 tuan/lan, em bé phát triển ổn định.
Ngày 5/1/2021, ở tuần thứ 36 của thai kỳ, chị Y. xuất hiện cơn chuyển dạ. Một b.é g.ái mạnh khoẻ, nặng 2,2kg chào đời sau chặng đường 6 năm đằng đẵng tìm con, là “giấc mơ có thật” với vợ chồng chị Y.
“Sau khi thực hiện IVF lần 2, tôi đã hết phôi, khả năng mang thai sau này ngày càng khó. Tôi rất lo lắng lần này sẽ lại giống lần trước. Cảm ơn các bác sĩ đa trao cho tôi co hoi đuoc lam me cua thien than khau khinh, đang yeu”, người mẹ trẻ xúc động tâm sự.
Truyền ối cứu hàng chục thai nhi từ trong bụng mẹ
Kỹ thuật can thiệp bào thai truyền ối cho sản phụ đã giúp hàng chục thai nhi được cứu từ trong bụng mẹ.
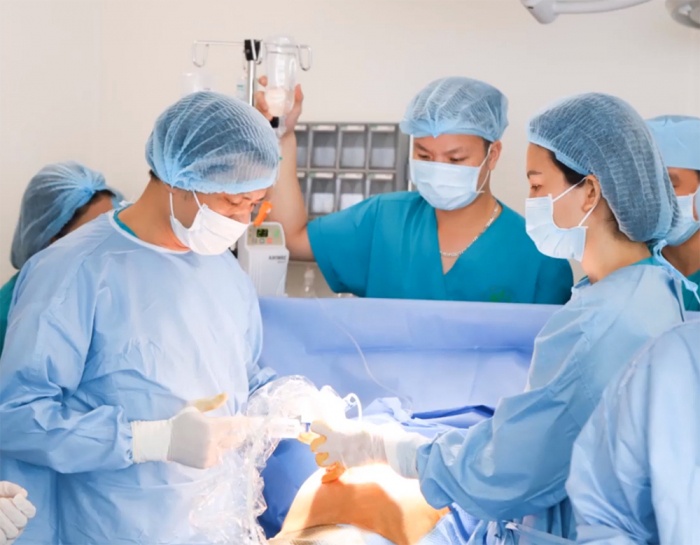
Một ca truyền ối tại Bệnh viện Phụ sản Hà Nội
Trước đây, nhiều sản phụ buộc phải đình chỉ thai kỳ bởi tình trạng thiểu ối (lượng nước ối giảm so với t.uổi thai) thì nay kỹ thuật can thiệp bào thai truyền ối cho sản phụ đã giúp xoay chuyển tình thế.
Thoát nguy cơ thai lưu nhờ truyền ối kịp thời
Ôm cậu con trai nhỏ trong tay, chị N.T.H (Hà Nam) vẫn còn nhớ mãi giây phút suy sụp khi nhận “chỉ định đình chỉ thai nghén” khi thai kỳ đang ở tuần thứ 24 vì nước ối cạn.
Theo chị H., khi khám ở tuyến dưới cho kết quả nguy cơ cao thai lưu do thiểu ối (thai nhi bị tử cung bó chặt), các bác sĩ chỉ định đình chỉ thai nghén bởi không thể can thiệp được gì. Tuy nhiên, gia đình quyết định nhanh chóng chuyển lên tuyến trên với hy vọng mong manh “biết đâu vẫn giữ được con”.
Và may mắn đã đến với gia đình chị H. Tại Bệnh viện Phụ sản Hà Nội, sau khi tiếp nhận bệnh nhân thăm khám, các bác sĩ đã quyết định giữ lại thai nhi bằng kỹ thuật truyền ối.
Với một lần truyền ối duy nhất, cùng với nỗ lực chăm sóc dưỡng thai của cả gia đình, bước sang tuần thứ 35, sản phụ H. đã sinh được b.é t.rai hoàn toàn khỏe mạnh, phát triển như một đ.ứa t.rẻ bình thường.
Niềm vui cũng đến với chị T.T.V.A (21 t.uổi, Phú Thọ) sinh con lần đầu, bị dị dạng tử cung (có tử cung phụ ngay cạnh tử cung mang thai). Khi mang thai ở tuần thứ 25, chị A. xuất hiện cơn đau bụng, vỡ ối, trong khi bào thai mới nặng 600g. Cũng như sản phụ H., chị A. được chẩn đoán bào thai có dấu hiệu bất thường, chỉ định đình chỉ thai khi thăm khám ở tuyến dưới.
Tuy nhiên, khi tìm đến Bệnh viện Phụ sản Hà Nội, chị được các bác sĩ quyết định dùng kỹ thuật can thiệp bào thai, truyền 2 lần ối để nuôi thai và dùng thuốc để tử cung không co, hạn chế n.hiễm t.rùng cho mẹ…
Sau 5 tuần điều trị, khi thai nhi được 31 tuần, nặng 1,5kg, các bác sĩ quyết định mổ lấy thai. Sau phẫu thuật, cả hai mẹ con đều khỏe mạnh.
Trao đổi với PV Báo Giao thông, PGS. TS. Nguyễn Duy Ánh, Giám đốc Bệnh viện Phụ sản Hà Nội cho biết, nước ối là chất lỏng bao quanh thai nhi, có vai trò vô cùng quan trọng như giúp bảo vệ thai nhi khỏi bị chấn thương khi ở trong bụng mẹ, là môi trường vô khuẩn tránh được các n.hiễm t.rùng đặc biệt ở phổi, dinh dưỡng cho thai nhi, hỗ trợ giữ cho thai nhi có thân nhiệt ổn định thích hợp.
“Nước ối đa phần có nguồn gốc từ thai nhi, do sự bài xuất nước tiểu được lặp đi, lặp lại tạo ra một lượng nước ối phù hợp. Tuy nhiên, có tới 4 – 5% sản phụ có nguy cơ rơi vào tình trạng thiểu ối. Trước đây, những ca này, các sản phụ được tư vấn nên uống nước, nghỉ ngơi nhiều hoặc truyền dịch vào tĩnh mạch của mẹ, tuy nhiên hiệu quả thấp. Trong khi nhiều ca thiểu ối nặng khiến thai nhi mất cơ hội chào đời, hay thiểu ối làm thai nhi chậm phát triển, ngôi thai bất thường hoặc bị biến dạng mặt, chân tay… Điều đó đã thôi thúc đội ngũ y, bác sĩ nghiên cứu ứng dụng kỹ thuật truyền dịch ối nhằm kéo dài thời gian mang thai, giúp tránh được những dị tật cho thai nhi không mong muốn do thiểu ối gây ra”, ông Ánh chia sẻ.
Trường hợp nào được can thiệp truyền ối?
BS CKI Nguyễn Thị Sim, Phó giám đốc Trung tâm Sàng lọc, chẩn đoán trước sinh và sơ sinh, Bệnh viện Phụ sản Hà Nội cho biết: “Kỹ thuật truyền dịch ối được chỉ định cho những sản phụ thiểu ối còn nguyên màng ối và t.uổi thai từ 16-32 tuần; Đồng thời, chống chỉ định can thiệp kỹ thuật này cho các thai phụ dưới 16 tuần, tử cung ngắn có dấu hiệu dọa đẻ non, rỉ ối, vỡ ối, thai dị dạng, n.hiễm t.rùng cấp”.
Chia sẻ thêm về kỹ thuật truyền ối, BS. Nguyễn Duy Ánh cho biết, nếu trước kia ai cũng nghĩ buồng tử cung chứa thai nhi như một cấm địa thì giờ đây ngành sản khoa đã làm chủ kỹ thuật can thiệp vào bào thai mang lại hy vọng cho nhiều bà mẹ.
Các kỹ thuật này được thực hiện trong một phòng can thiệp vô trùng tuyệt đối. Tuy nhiên, sự thành bại của can thiệp buồng ối đòi hỏi những bác sĩ tay nghề chuyên môn cao, nhiều kinh nghiệm.
“Bởi khi thai phụ bị thiểu ối, thai nhi bị bó sát trong buồng ối, khe ối còn lại rất bé, chỉ chừng 1cm, đòi hỏi thủ thuật truyền ối phải xuyên kim chính xác để vừa đảm bảo vừa truyền được dịch vừa không gây tổn thương cho bào thai”, BS. Ánh nói và cho biết, khi lượng nước ối trở về bình thường, các bác sĩ dừng thủ thuật, đồng thời lấy 10ml mẫu ối làm xét nghiệm di truyền (nhiễm sắc thể) cho thai nhi.
Sau truyền ối, sản phụ được đ.ánh giá tình trạng n.hiễm t.rùng, toàn trạng mẹ và thai nhi trong hai ngày, nếu ổn định sẽ được xuất viện. Sản phụ được tư vấn chế độ sinh hoạt, lao động, dinh dưỡng… Tùy từng ca mà việc truyền ối có thể thực hiện 1 hoặc 2 lần trong quá trình giữ thai.
Tính từ cuối năm 2019 đến nay, Bệnh viện Phụ sản Hà Nội đã can thiệp được hơn 10 trường hợp thai phụ thiểu ối, một số em bé được chào đời khỏe mạnh nhờ kỹ thuật truyền ối này.
Thiểu ối xuất hiện ở mỗi giai đoạn khác nhau của thai kỳ sẽ tiềm ẩn những nguy cơ khác nhau. Thiểu ối trong 3 tháng đầu, nguy cơ sảy thai cao, chiếm 65-80%; Thiểu ối trong 3 tháng giữa, nguy cơ dị tật thai cao; Thiểu ối trong 3 tháng cuối, nguy cơ thai suy dinh dưỡng cao.
